Геморрагическая лихорадка Эбола — Википедия
У этого термина существуют и другие значения, см. Эбола.Болезнь, вызванная вирусом Эбо́ла (БВВЭ, англ. Ebola virus disease, EVD)[1][2][3][~ 1], также известная как геморрагическая лихорадка Эбо́ла[6][7][8] (англ. Ebola Haemorrhagic Fever, EHF, лат. Ebola febris haemorrhagica) — острая вирусная высококонтагиозная болезнь. Редкое, но крайне опасное заболевание. Вспышки эпидемии зафиксированы в Центральной и Западной Африке, летальность составляла от 25 до 90 % (в среднем 50 %)[9]. Надежной вакцины от лихорадки Эбола на данный момент не существует, но страны уже всерьёз занялись вакциной из-за вспышки болезни в 2015 году.
Вирус распространяется через прямой контакт с жидкостями организма, такими как кровь от зараженных людей или других животных.[10] Распространение может также произойти от контакта с предметами, недавно загрязненными биологическими жидкостями.
Поражает человека, некоторых других приматов, а также парнокопытных (в частности, подтверждены случаи поражения свиней и дукеров)
Крупнейшая вспышка заболевания произошла в 2014—2015 году в Западной Африке.
Начало[править | править код]
Период времени между воздействием вируса и развитием симптомов (инкубационный период) составляет от 2 до 21 дня,[13][14] а обычно от 4 до 10 дней. Однако последние оценки, основанные на математических моделях, предсказывают, что около 5% случаев может занять более 21 дня для развития.[15]
Симптомы обычно начинаются с внезапной стадии, подобной гриппу, характеризующейся чувством усталости, лихорадкой, слабостью, снижением аппетита, мышечной болью, болями в суставах, головной болью и болью в горле.
Кровотечение[править | править код]
В некоторых случаях может произойти внутреннее и внешнее кровотечение.
Восстановление и смерть[править | править код]
Восстановление может начаться между 7 и 14 днями после первых симптомов.[17] Смерть, если она возникает, следует, как правило, от 6 до 16 дней от первых симптомов и часто происходит из-за низкого артериального давления от потери жидкости.[25] В целом кровотечение часто свидетельствует о худшем исходе, а кровопотеря может привести к летальному исходу.[16] Люди часто находятся в коме ближе к концу жизни.[17]
Те, кто выживает, часто имеют продолжающуюся мышечную боль и боль в суставах, воспаление печени, снижение слуха, может быть продолжающаяся усталость, слабость, сниженный аппетит и трудности возвращения к предболезненному весу
Выжившие вырабатывают антитела против Эболы, производство которых длятся не менее 10 лет, но неясно, являются ли они иммунными к дополнительным инфекциям.[28]
 Случаи лихорадки Эбола в Африке с 1979 по 2008 год
Случаи лихорадки Эбола в Африке с 1979 по 2008 год  Соотношение случаев заболеваний и смертей
Соотношение случаев заболеваний и смертейХронология вспышек болезни, вызванной вирусом Эбола[править | править код]
Информация о вспышках геморрагической лихорадки Эбола до 2014 г. приведена по данным центра контроля заболеваний США[29]. Источники о более поздних случаях указаны отдельно.
| Год | Страна | Вид вируса | Случаи заболевания | Случаи смерти | Летальность |
|---|---|---|---|---|---|
| 2018 (май) − 2019 | ДРК | Заирский эболавирус | 3366 | 2227 | 66 % |
| 2017 (май-июль) | ДРК | Заирский эболавирус | 8 | 4 | 50 % |
| 2014 (апрель) — 2015 (декабрь) | Гвинея, Либерия, Сьерра-Леоне, Нигерия, Сенегал, ДРК, США, Великобритания, Испания, Мали, Италия . | Заирский эболавирус | 27748 | 11279 | 41 % |
| 2012 | ДРК | Эболавирус Бундибугио | 36[~ 2] | 13 | 36 % |
| 2012 (июнь-октябрь) | Уганда | Суданский эболавирус | 11 | 4 | 36 % |
| 2011 | Уганда | Суданский эболавирус | 1 | 1 | 100 % |
| 2008 | ДРК | Заирский эболавирус | 32 | 15 | 47 % |
| 2008 | Филиппины | Рестонский эболавирус | 6[~ 3] | 0 | 0 % |
| 2007 | Уганда | Эболавирус Бундибугио | 149 | 37 | 25 % |
| 2007 | ДРК | Заирский эболавирус | 264 | 187 | 71 % |
| 2005 | Республика Конго | Заирский эболавирус | 12[31] | 10 | 83 % |
| 2004 | Россия | Заирский эболавирус | 1[~ 4] | 1 | 100 % |
| 2004 | Судан | Суданский эболавирус | 17 | 7 | 41 % |
| 2003 (ноябрь — декабрь) | Республика Конго | Заирский эболавирус | 35 | 29 | 83 % |
| 2002 (декабрь) — 2003 (апрель) | Республика Конго | Заирский эболавирус | 143 | 128 | 90 % |
| 2001—2002 | Республика Конго | Заирский эболавирус | 57 | 43 | 75 % |
| 2001—2002 | Габон | Заирский эболавирус | 53 | 82 % | |
| 2000—2001 | Уганда | Суданский эболавирус | 425 | 224 | 53 % |
| 1996 | Россия | Заирский эболавирус | 2[~ 4] | 2 | 100 % |
| 1996 | ЮАР | Заирский эболавирус | 2 | 1 | 50 % |
| 1996 (июль — декабрь) | Габон | Заирский эболавирус | 60 | 45 | 75 % |
| 1996 (январь — апрель) | Габон | Заирский эболавирус | 31 | 21 | 57 % |
| 1995 | ДРК | Заирский эболавирус | 315 | 254 | 81 % |
| Кот-д’Ивуар | Кот д’Ивуарский эболавирус | 1[~ 4] | 0 | 0 % | |
| 1994 | Габон | Заирский эболавирус | 52 | 31 | 60 % |
| 1990 | США | Рестонский эболавирус | 4[~ 3] | 0 | 0 % |
| 1989—1990 | Филиппины | Рестонский эболавирус | 3[~ 3] | 0 | 0 % |
| 1979 | Судан | Суданский эболавирус | 34 | 22 | 65 % |
| 1977 | ДРК | Заирский эболавирус | 1 | 1 | 100 % |
| 1976 | Великобритания | Суданский эболавирус | 1[~ 4] | 0 | 0 % |
| 1976 | Судан | Суданский эболавирус | 284 | 151 | 53 % |
| 1976 | ДРК | Заирский эболавирус | 318 | 280 | 88 % |
События XXI века[править | править код]
- Вспышка в 2003 году в Этумби (Конго) унесла жизни 128 человек[31].
- Раз в несколько лет происходят вспышки в Конго и Уганде (Центральная Африка)[31][32]. Например, в июле 2012 года 14 человек скончались в Уганде в результате заражения вирусом[33].
- Крупная эпидемия лихорадки Эбола в Западной Африке (Гвинея, Сьерра-Леоне и Либерия) с февраля 2014 по декабрь 2015 года унесла жизни более 11 тысяч человек, общее число случаев заражения, включая предположительные и вероятные, более 27 тысяч человек[нет в источнике]. Зафиксированы единичные случаи болезни или подозрения на заболевание среди прилетавших из Западной Африки в другие страны: Нигерию[34], США, Англию, Германию, Канаду, Мали, Сенегал[35]. 8 августа 2014 года лихорадка Эбола была признана Всемирной организацией здравоохранения угрозой мирового масштаба[36].
- 12 августа 2014 года зафиксирован первый в Европе случай смерти от лихорадки Эбола — священника Мигеля Пахареса, доставленного в Испанию из Либерии[37]. Впоследствии вирус Эболы был диагностирован у медсестры Терезы Ромеро, входившей в состав медицинской комиссии, которая обследовала испанского священника. Ромеро стала первым человеком, заразившимся Эболой, за пределами Западной Африки[38].
- 9 мая 2015 года Либерия объявила об окончании эпидемии лихорадки Эбола в стране[39].
- В период с мая по июль в Западной Африке вирусом заразились 330 человек. Несмотря на то что Либерия заявила об окончании эпидемии в мае, к концу июня было выявлено шесть новых случаев заболеваний[40].
- С августа 2018 по 2019 г. — эпидемия в Демократической республике Конго. К декабрю 2019 умерли 2199 человек, выявлено около 3303 заболевших. В июле 2019 года ВОЗ назвала происходящее «чрезвычайной ситуацией в области общественного здравоохранения», в том числе из-за высокого риска распространения болезни за пределы ДРК (заболевшие есть в городе Гома, рядом с которым расположен руандийский город Гисеньи) и из-за отсутствия эффективных лекарств против этого вируса. Это вторая по числу пострадавших вспышка заболевания за всю историю наблюдений[41]. Ситуация осложнена гражданской войной, продолжающейся несколько десятилетий. Лечебницы около 200 раз подвергались атакам вооружённых групп[42]
За время конголезской эпидемии врачи провели клинические испытания двух новых лекарств. 12 августа 2019 г. ВОЗ и Национальный институт здравоохранения США объявили об их успехе. Применение экспериментальных лекарств при лечении лихорадки Эбола снижает смертность с 50 % до 27 % (препарат REGN-EB3) и 34 % (препарат mAb114), а при раннем применении выживаемость пациентов достигла 90 %, и эти лекарства уже стали предлагать для массового применения. Работа врачей затруднена тем, что им пришлось работать в зоне боевых действий. Из-за нападений на лечебные центры с жертвами среди пациентов и персонала клинические испытания были завершены досрочно[41][43][42][44].
Случаи заражения при лабораторной контаминации[править | править код]
Известно четыре случая заболевания, связанных с лабораторной контаминацией. Во всех случаях заражался один человек. Первый инцидент произошёл в Великобритании в 1976 году (пациент выжил), один случай произошёл в Кот-д’Ивуаре в 1994 году (пациент выжил), два случая произошло в России[29]:
- В 1996 году умерла лаборантка вирусологического центра НИИ микробиологии МО РФ в Сергиевом Посаде, которая заразилась вирусом Эбола по неосторожности, уколов себе палец, когда делала инъекции кроликам[45].
- 19 мая 2004 года от лихорадки Эбола умерла Антонина Преснякова, 46-летняя старшая лаборантка отдела особо опасных вирусных инфекций НИИ молекулярной биологии Государственного научного центра вирусологии и биотехнологии «Вектор» (пос. Кольцово, Новосибирская область). Как было установлено, 5 мая 2004 года лаборантка проколола себе кожу при проведении инъекций подопытным морским свинкам[46].
 Электронная микрофотография вириона вируса Эбола
Электронная микрофотография вириона вируса Эбола 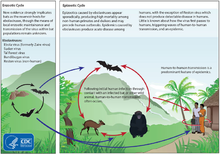 Циркуляция вируса Эбола в природе и путь передачи человеку
Циркуляция вируса Эбола в природе и путь передачи человекуПо своим морфологическим свойствам вирус сходен с вирусом Марбург (Marburgvirus), но отличается в антигенном отношении. Оба этих вируса относятся к семейству филовирусов (Filoviridae)[47]. Род Эболавирус (Ebolavirus) включает пять видов: суданский, заирский, кот-д’ивуарский, рестонский, а также бундибугио. Человека поражают 4 вида. Для рестонского вида характерно бессимптомное течение. Считается, что естественные резервуары вируса находятся в экваториальных африканских лесах.
Путешественникам, посещающим регионы, где зафиксированы вспышки болезни, рекомендуется соблюдать гигиену, избегать контактов с кровью и любыми человеческими выделениями, а также выделениями приматов[48].
Передача вируса происходит через слизистые оболочки, а также микротравмы кожи, попадая в кровь и лимфу как животных, так и человека[49]. Вирус не может передаваться воздушно-капельным путём[50].
Полагают, что вирус Эбола передаётся при контакте с жидкостями организма инфицированного животного. От человека к человеку передача может происходить через прямой контакт с кровью или биологическими жидкостями инфицированного человека (в том числе умершего или бальзамированного) или при контакте с загрязнённым медицинским оборудованием, в частности иглами и шприцами[51]. Погребальные обряды, при которых присутствующие на похоронах люди имеют прямой контакт с телом умершего, могут играть значительную роль в передаче вируса Эбола[52], потому что умерший в течение пятидесяти дней может представлять опасность[53]. Потенциал для широкого распространения инфекции считается низким, потому что болезнь передается только при непосредственном контакте с выделениями тех, кто инфицирован[51]. В течение двух недель после выздоровления возможна передача вируса через сперму[54].
Задокументирована передача от горилл, шимпанзе, плотоядных летучих мышей, лесных антилоп, дикобразов[55] и дукеров. Важную роль в распространении инфекции играют грызуны, именно в популяциях грызунов вирус циркулирует, лишь изредка переходя на человека в результате зоонозa. Высокая летальность вируса не позволяет инфекции принять характер пандемии.
В Кот-д’Ивуаре, Республике Конго и Габоне документально подтверждены случаи инфицирования людей вирусом Эбола в результате контакта с инфицированными шимпанзе, гориллами и лесными антилопами, как мертвыми, так и живыми. Получены также сообщения о передаче Рестонского эболавируса при общении с макаками-крабоедами.[источник не указан 1940 дней]
Медицинские работники, которые не носят соответствующую защитную одежду, также подвергаются опасности заболеть во время контакта с пациентами при отсутствии соответствующих мер инфекционного контроля и надлежащих барьерных методов ухода[56]. В прошлом вспышки заболевания происходили из-за того, что в африканских больницах отсутствовали универсальные меры предосторожности и повторно использовались иглы[57][58].
Есть неподтверждённая версия, что основными носителями вируса являются «большие летучие мыши, питающиеся фруктами» (профессор Жан-Жак Муэмбе)[49][59]. Существует предположение, что причины распространения болезни могут быть связаны с сокращением площади лесов (основного местообитания летучих мышей)[60].
Воротами инфекции являются слизистые оболочки респираторного тракта и микротравмы кожи. На месте ворот видимых изменений не наблюдается.
Характерна быстрая генерализация инфекции с развитием общей интоксикации и ДВС-синдрома. В целом патогенез аналогичен другим геморрагическим лихорадкам, отличаясь от них лишь в скорости развития. В районах эндемичности при обследовании у 7 % населения обнаружены антитела к вирусу Эбола. Можно предположить, что возможно лёгкое, или даже бессимптомное, протекание болезни.
Также существуют сведения о возможности бесконтактного заражения. Канадским ученым впервые удалось зафиксировать бесконтактную передачу вируса Эбола в экспериментах на животных, исследование провела группа специалистов под руководством Гэри Кобинджера (Gary Kobinger) из Университета Манитобы[61].
Уже в первые часы после заражения блокируется система комплемента. Также одними из первых целей являются моноциты и макрофаги[55][неавторитетный источник?].
Симптомы геморрагической лихорадки ЭболаИнкубационный период — от двух до 21 дня[62]. Различная тяжесть болезни и частота летальных исходов при эпидемических вспышках в различных регионах связаны с биологическими и антигенными различиями выделенных штаммов вируса. Заболевание начинается остро, с сильной слабости, сильной головной боли, болей в мышцах, диареи, болей в животе,[63]. Позднее появляется сухой кашель и колющие боли в области грудной клетки, развивается обезвоживание организма, рвота, появляется геморрагическая сыпь (примерно у 50 % заболевших), вместе со снижением функционирования печени и почек[54]. В 40-50 % случаев начинаются кровотечения из желудочно-кишечного тракта, носа, влагалища и десен.
Сильные кровотечения случаются редко и, как правило, связаны с желудочно-кишечным трактом[64][65]. Развитие кровотечений зачастую указывает на неблагоприятный прогноз[54].
Если зараженный человек не выздоравливает в течение 7—16 дней после первых симптомов, то возрастает вероятность смертельного исхода[66][нет в источнике].
При исследовании крови отмечается нейтрофильный лейкоцитоз, тромбоцитопения, анемия. Смерть наступает обычно на второй неделе болезни на фоне кровотечений и шока[64].
До кровоточащей фазы клинические симптомы болезни похожи на лихорадку Марбург, малярию и другие тропические лихорадки[63].
Распознавание основывается на эпидемиологических предпосылках (пребывание в эндемичной местности, контакты с больными и др.) и характерной клинической симптоматике. Специализированные лабораторные тесты регистрируют определённые антигены и/или гены вируса. Антитела к вирусу могут быть определены, и вирус может быть изолирован в клеточной культуре. Тестирование образцов крови связано с большим риском заражения и должно проводиться при максимальном уровне биологической защиты. Новые разработки в технике диагностики включают неинвазивные методы диагноза (с использованием образцов слюны и мочи).
За больными лихорадкой Эбола требуется интенсивный уход: в случае обезвоживания — внутривенные вливания и оральная регидратация растворами, содержащими электролиты[54]. По информации профессора НИИ вирусологии имени Д. И. Ивановского РАМН Михаила Щелканова, для лечения болезни требуется проводить симптоматическую терапию, дезинфекционную терапию, дыхательную поддержку, гемостатическую терапию и использовать антисыворотки. В этом случае «снизить госпитальную летальность до 10 % большого труда не представляет»[67].
Исследования по разработке вакцины финансировались, главным образом, министерством обороны и Национальным институтом здравоохранения в США, опасавшимися, что данный вирус может быть использован для создания биологического оружия. Благодаря данному финансированию, несколько небольших фармакологических компаний разработали свои прототипы вакцины, которые успешно прошли испытания на животных. Две компании, Sarepta и Tekmira, уже приступили к испытаниям прототипов вакцины на человеке[68].
В 2012 году Джин Олингер (Gene Olinger), вирусолог из Института инфекционных заболеваний армии США (USAMRIID), сообщил, что при текущем уровне финансирования вакцина может быть получена через 5-7 лет. Однако в августе 2012 года министерство обороны США заявило, что приостанавливает дальнейшее финансирование разработки вакцины из-за «финансовых трудностей». Окончательное решение по возобновлению или полному прекращению финансирования этих исследований должно было быть принято в сентябре 2012 года[68].
Учёные, разрабатывающие вакцину, сообщили Би-би-си, что в случае отказа министерства обороны США от дальнейшего финансирования исследований вакцина от лихорадки Эбола может быть так никогда и не создана[68].
В 80-90 годы XX века вирус изучали российские военные вирусологи. Благодаря их усилиям был создан иммуноглобулин, призванный сохранить жизнь инфицированного (однако позднее из двух российских ученых, случайно инфицированных при работе с вирусом, умерли оба). Сегодня над созданием вакцины работают ученые из научного центра «Вектор» в Кольцово.[69] На сегодняшний день[когда?] она находится на стадии доклинических испытаний.
13 августа 2014 года учёные из Медицинской школы Вашингтонского университета в Сент-Луисе, работавшие в сотрудничестве с исследователями Юго-западного медицинского центра при университете Техаса и другими специалистами, объявили о том, что им удалось подробно изучить механизм, посредством которого вирус Эбола подрывает работу иммунной системы. О результатах своих изысканий исследователи рассказали в статье, опубликованной в журнале Cell Host and Microbe[70][71].
В июле 2015 года ВОЗ сообщила об успешных тестах эффективной вакцины против лихорадки Эбола. Вакцину VSV-EBOV проверяли в Гвинее на 4 тысячах добровольцах и по кольцевому методу[72][73].
По личной инициативе бизнесмена Олега Дерипаска создан современный госпиталь по борьбе с вирусом Эбола в регионе Киндия (Гвинея). В сотрудничестве с учеными Роспотребнадзора был построен Научный клинико-диагностический центр эпидемиологии и микробиологии (инвестиции компании РУСАЛ в создание Центра превысили 10 млн долл. США.)[74]. Сегодня благодаря усилиям международного сообщества, в том числе России, лихорадка Эбола остановлена и риски распространения вируса сведены к минимуму.
Командой ученых из Калифорнийского университета в Сан-Франциско был найден новый человеческий белок, подавляющий рост вируса Эбола. В новой работе профессор Баслер с коллегами обнаружил убедительные доказательства взаимодействия между белком Эболы VP30 и человеческим белком RBBP6. Если взять этот пептид и поместить в человеческие клетки, можно блокировать заражение. И наоборот, при удалении белка RBBP6 из человеческих клеток Эбола реплицируется гораздо быстрее.
В ходе исследования, в котором приняли участие жители Сьерра-Леоне, победившие вирус Эбола, было выявлено, что последствиями заболевания могут быть проблемы с суставами и глазами (что может привести к потере зрения). Также у пациентов наблюдались повышенная утомляемость, проблемы с концентрацией, депрессия, головные боли и посттравматическое расстройство[75].
Перечень препаратов, не прошедших тестирование, либо являющихся сомнительными.
Nanosilver («Наносеребро») — Разработанный нигерийским ученым, был подвергнут сомнению, так как не было представлено ни одного принципа его работы.
en:Favipiravir («Фавипиравир») — Разработан японской компанией Toyama Chemical, прошел испытание на крысах, но пока не был одобрен Всемирной организацией здравоохранения (ВОЗ).
ZMapp — Ученые из США и Канады успешно испытали экспериментальную вакцину от вируса на обезьянах, но факт излечения ещё предстоит доказать с помощью многочисленных клинических испытаний на других живых организмах.
- ↑ В некоторых источниках указано ударение на первый слог: Э́бола[4][5].
- ↑ 1 2 Только подтверждённые случаи.
- ↑ 1 2 3 Бессимптомно
- ↑ 1 2 3 4 Лабораторная контаминация
- ↑ Болезнь, вызванная вирусом Эбола (рус.). Информационный бюллетень № 103. Всемирная организация здравоохранения (январь 2016). Дата обращения 4 августа 2016.
- ↑ A98.4 Болезнь, вызванная вирусом Эбола // Международная классификация болезней и состояний, связанных со здоровьем, 10-го пересмотра : [арх. 14 августа 2016]. — Министерство здравоохранения РФ, 2015. — (недоступная ссылка).
- ↑ A98.4 Ebola virus disease (англ.). ICD-10. WHO (2016). Дата обращения 4 августа 2016.
- ↑ Т. Ф. Ефремова. Толковый словарь Ефремовой. — 2000.
- ↑ Новейший медицинский энциклопедический словарь / Владимир Бородулин. — ЭКСМО, 2009. — С. 411. — ISBN 978-5-699-31648-9.
- ↑ Эбола геморрагическая лихорадка // Большая медицинская энциклопедия / Б. В. Петровский. — Советская энциклопедия, 1986. — Т. 27 том. — С. 531.
- ↑ Большой энциклопедический словарь медицинских терминов / Э. Г. Улумбеков. — ГЭОТАР-Медиа, 2013. — С. 335. — 2242 с. — ISBN 5970420107, 9785970420102.
- ↑ Что такое лихорадка Эбола и почему её эпидемии опасаются во всем мире? (рус.). Эхо Москвы. Дата обращения 18 августа 2014.
- ↑ Информационный бюллетень ВОЗ № 103 «Болезнь, вызванная вирусом Эбола»
- ↑ 1 2 3 4 Ebola virus disease (англ.). www.who.int. Дата обращения 1 августа 2019.
- ↑ West Africa — Ebola virus disease (англ.). WHO. Дата обращения 1 августа 2019.
- ↑ CDC Press Releases (англ.). CDC (1 January 2016). Дата обращения 1 августа 2019.
- ↑ 1 2 3 Ebola virus disease (англ.). WHO.int. Дата обращения 13 августа 2019.
- ↑ Signs and Symptoms | Ebola Hemorrhagic Fever (англ.). CDC (27 March 2019). Дата обращения 13 августа 2019.
- ↑ Charles N. Haas. On the Quarantine Period for Ebola Virus (англ.) // PLoS Currents. — 2014. — 14 October (vol. 6). — ISSN 2157-3999. — DOI:10.1371/currents.outbreaks.2ab4b76ba7263ff0f084766e43abbd89.
- ↑ 1 2 Derek Gatherer. The 2014 Ebola virus disease outbreak in West Africa (англ.) // Journal of General Virology (англ.)русск.. — Microbiology Society (англ.)русск., 2014. — Vol. 95, iss. 8. — P. 1619—1624. — ISSN 0022-1317. — DOI:10.1099/vir.0.067199-0.
- ↑ 1 2 3 4 5 Alan J. Magill, MD, FACP FIDSA, Edward T. Ryan, David R. Hill, Tom Solomon. Hunter’s Tropical Medicine and Emerging Infectious Disease: Expert Consult — Online and Print. — Elsevier Health Sciences, 2012-11-14. — 1215 с. — ISBN 9781416043904.
- ↑ 1 2 3 Heinz Feldmann, Darryl Falzarano, Allison Groseth, Thomas Hoenen. Ebola virus: unravelling pathogenesis to combat a deadly disease (англ.) // Trends in Molecular Medicine. — Cell Press (англ.)русск., 2006-05-01. — Vol. 12, iss. 5. — P. 206—215. — ISSN 1471-499X 1471-4914, 1471-499X. — DOI:10.1016/j.molmed.2006.03.006.
- ↑ Colin S. Brown, Stephen Mepham, Robert J. Shorten. Ebola Virus Disease: An Update on Epidemiology, Symptoms, Laboratory Findings, Diagnostic Issues, and Infection Prevention and Control Issues for Laboratory Professionals (англ.) // Clinics in Laboratory Medicine. — 2017. — 1 June (vol. 37, iss. 2). — P. 269—284. — ISSN 0272-2712. — DOI:10.1016/j.cll.2017.01.003.
- ↑ 1 2 Nisha Sharma, Mitchell S. Cappell. Gastrointestinal and Hepatic Manifestations of Ebola Virus Infection (англ.) // Digestive Diseases and Sciences. — 2015-09-01. — Vol. 60, iss. 9. — P. 2590—2603. — ISSN 1573-2568. — DOI:10.1007/s10620-015-3691-z.
- ↑ Ebola Virus Infection Clinical Presentation: History, Physical Examination, Complications (неопр.). emedicine.medscape.com. Дата обращения 13 августа 2019.
- ↑ Thomas W. Geisbert, Heinz Feldmann. Ebola haemorrhagic fever (англ.) // The Lancet. — Elsevier, 2011-03-05. — Vol. 377, iss. 9768. — P. 849—862. — ISSN 1474-547X 0140-6736, 1474-547X. — DOI:10.1016/S0140-6736(10)60667-8.
- ↑ Jessica Shantha, Steven Yeh, Quan Nguyen. Ebola virus disease and the eye (ENGLISH) // Current Opinion in Ophthalmology. — Lippincott Williams & Wilkins (англ.)русск., 2016-11. — Т. 27, вып. 6. — С. 538—544. — ISSN 1040-8738. — DOI:10.1097/ICU.0000000000000313.
- ↑ T. Eoin West, Amélie von Saint André-von Arnim. Clinical Presentation and Management of Severe Ebola Virus Disease // Annals of the American Thoracic Society. — 2014-11-01. — Т. 11, вып. 9. — С. 1341—1350. — ISSN 2329-6933. — DOI:10.1513/AnnalsATS.201410-481PS.
- ↑ Sunit K. Singh, Daniel Ruzek. Viral Hemorrhagic Fevers. — CRC Press, 2013-07-18. — 599 с. — ISBN 9781439884294.
- ↑ Sampathkumar, Priya. What Clinicians Should Know About the 2014 Ebola Outbreak : [англ.] / Priya Sampathkumar, Pritish K. Tosh // Mayo Clinic Proceedings. — 2014. — Vol. 89, no. 12 (December). — С. 1710−1717. — ISSN 0025-6196. — DOI:10.1016/j.mayocp.2014.10.010. — PMID 25467644.
- ↑ An emergency within an emergency : caring for Ebola survivors : [англ.]. — WHO Regional Office for Africa, 2015. — 7 August. — Дата обращения: 06.01.2020.
- ↑ Transmission | Ebola Hemorrhagic Fever (англ.). CDC (17 May 2019). Дата обращения 13 августа 2019.
- ↑ 1 2 Chronology of Ebola Hemorrhagic Fever Outbreaks (неопр.). Дата обращения 9 августа 2014. Архивировано 9 августа 2014 года.
- ↑ Ebola daily case numbers (англ.). — На 4 сентября 2019 г..
- ↑ 1 2 3 4 Болезнь, вызванная вирусом Эбола. Информационный бюллетень N°103 (неопр.). Всемирная организация здравоохранения (апрель 2014). Дата обращения 5 августа 2014. Архивировано 8 августа 2014 года.
- ↑ Ebola Virus Disease Distribution Map. Cases of Ebola Virus Disease in Africa Since 1976 (англ.). CDC. Centers for Disease Control and Prevention, USA.
- ↑ В Уганде вспышка смертельно опасного заболевания (неопр.). Euronews (29 июля 2012).
- ↑ Болезнь, вызванная вирусом Эбола, в Западной Африке — обновленная информация. Новости о вспышках болезней (рус.). WHO. ВОЗ (27 июля 2014). Дата обращения 17 августа 2019. Архивировано 7 августа 2014 года.
- ↑ Лихорадка Эбола добралась до Канады (неопр.). Вести (9 августа 2014). Дата обращения 17 августа 2019. Архивировано 10 августа 2014 года.
- ↑ Лихорадка Эбола становится угрозой мирового масштаба (рус.). РБК (8 августа 2014). Дата обращения 17 августа 2019. Архивировано 10 августа 2014 года.
- ↑ Волкова, Дарья В Европе зафиксирован первый случай смерти от лихорадки Эбола (рус.). РБК (12 августа 2014). Дата обращения 17 августа 2019. Архивировано 14 августа 2014 года.
- ↑ Бондаренко, Мария В США умер первый заразившийся лихорадкой Эбола. Томас Эрик Дункан заразился лихорадкой Эбола в Либерии. Впоследствии он был доставлен на лечение в США (рус.). РБК (8 октября 2014). Дата обращения 17 августа 2019. Архивировано 9 октября 2014 года.
- ↑
Ebolavirus — Википедия
У этого термина существуют и другие значения, см. Эбола.Ebolavirus[⇨] (эбо́лавирус, вирус Эбо́ла или вирус Э́бола[⇨]) — род вирусов из семейства филовирусов (Filoviridae), вызывающих геморрагическую лихорадку Эбола у высших приматов. Морфологические признаки эболавирусов схожи с вирусом Марбург, также принадлежащим семейству филовирусов и вызывающим подобное заболевание. Кроме рода, вирусом Эбола могут называть конкретного представителя рода — чаще всего Zaire ebolavirus[⇨], который был выделен первым из рода в 1976 году в бассейне реки Эбо́ла в Заире, от чего и образовалось название[⇨]. Эболавирусы, особенно вид Zaire ebolavirus, стали причиной нескольких широко освещённых серьёзных эпидемий[⇨].
Таксономия вируса Эбола несколько раз менялась. Первым в 1976 году был выделен вид вируса (сейчас он называется Zaire ebolavirus), который изначально получил название Ebola virus по протекающей в Демократической республике Конго реке Эбола, где в 1976 году и произошла вспышка заболевания. Вскоре были обнаружены другие похожие вирусы, которые изначально обозначали как подвиды Ebola virus, и среди вирусологов такая практика встречается до сих пор; при этом, если не указан конкретный вид, обычно подразумевается Zaire ebolavirus; кроме написания Ebola virus (раздельно, с заглавной буквы) также встречается и слитное — ebolavirus (слитно, с маленькой буквы). В 1998 году эти виды были выделены в отдельный род, изначально названный Ebola-like viruses (Вирусы, похожие на Эбола), а в 2002 переименованный в ebolavirus (слитное написание)[2]. По состоянию на май 2016 год, ICTV утверждена следующая номенклатура[3]: род Ebolavirus, виды: Bundibugyo ebolavirus, Reston ebolavirus, Sudan ebolavirus, Taï Forest ebolavirus и типовой вид Zaire ebolavirus.
Вопрос, куда ставить ударение в русском названии вируса — на второй слог («вирус Эбо́ла») или первый («вирус Э́бола») остаётся открытым[4]: часть источников, включая медицинские терминологические словари фиксируют ударение на втором слоге[5], другие источники указывают ударение на первый слог[6]. Также используется написание эболавирус, в частности его использует Роспотребнадзор РФ[7].
Род Ebolavirus делится на пять видов[8]. Человека поражают только 4 вида. Для Reston ebolavirus при заражении человека характерно бессимптомное протекание. В 2018 году на севере Сьерра-Леоне был открыт новый вирус, принадлежащий к данному роду — Bombali ebolavirus[9], сведения о его патогенности для человека пока отсутствуют.
Zaire ebolavirus[править | править код]
Вид Zaire ebolavirus (эболавирус Заир[7], вирус Эбола, Ebola virus, EBOV) впервые был зафиксирован в Заире (сейчас — Демократическая республика Конго), от чего и получил своё название. Заирский эболавирус считается типовым видом рода[8] и вызвал наибольшее количество вспышек заболевания[10]. Имеет самый высокий процент летальности, достигающий 90 %. Средний коэффициент смертности колеблется около 83 %. Во время вспышки 1976 года летальность составила 88 %, в 1994 году — 60 %, в 1995 году — 81 %, в 1996 году — 73 %, в 2001—2002 годах — 80 %, в 2003 году — 90 %[10].
Первая вспышка была зафиксирована 26 августа 1976 года в небольшом городке Ямбуку. Первым заболевшим стал 44-летний школьный учитель. Симптомы заболевания напоминали симптомы малярии. Считается, что первоначально распространению вируса способствовало многократное использование игл для инъекции без стерилизации.
Sudan ebolavirus[править | править код]
Вид Sudan ebolavirus (эболавирус Судан[7], SUDV) был зафиксирован почти одновременно с заирским вирусом. Считается, что первая вспышка возникла среди работников фабрики небольшого городка Нзара в Судане. Переносчик данного вируса так и не был выявлен, несмотря на то, что сразу после вспышки учёные провели тестирование на наличие вируса у различных животных и насекомых, обитающих в окрестностях этого городка.
Последняя вспышка зафиксирована в ноябре 2012 — январе 2013 года в Уганде. В среднем показатели летальности составили 54 % в 1976 году, 68 % в 1979 году, и 53 % в 2000 и 2001 годах[10].
Reston ebolavirus[править | править код]
Вид Reston ebolavirus (эболавирус Рестон[7], RESTV) классифицируется как один из видов вируса Эбола. В отличие от остальных, данный вид азиатского происхождения; его родиной и источником являются Филиппины. Вирус был обнаружен во время вспышки вируса геморрагической лихорадки обезьян[en] (SHFV) в 1989 году. Установлено, что источником вируса были макаки-крабоеды, которые были увезены из Филиппин в одну из исследовательских лабораторий в Рестоне, Виргиния, США[11]. После этого вспышки были зафиксированы на Филиппинах, в Италии и в США[10]. Рестонский эболавирус не является патогенным для человека, однако представляет опасность для обезьян и свиней[11].
Taï Forest ebolavirus[править | править код]
Taï Forest ebolavirus (эболавирус леса Тай[7], TAFV, ранее Cote d’Ivoire ebolavirus, CIEBOV) был впервые обнаружен у шимпанзе в лесу Таи в Кот-д’Ивуаре, в Африке. 1 ноября 1994 года обнаружены трупы двух шимпанзе. Вскрытие показало наличие крови в полостях некоторых органов. Исследования тканей шимпанзе дали те же результаты, что и исследования тканей людей, в течение 1976 года заболевших лихорадкой Эбола в Заире и Судане.
Позднее, в том же 1994 году, были найдены и другие трупы шимпанзе, у которых был обнаружен тот же подтип вируса Эбола. Одна из учёных, производивших вскрытие погибших обезьян, заболела лихорадкой Эбола. Симптомы заболевания появились спустя неделю после вскрытия трупа шимпанзе. Сразу после этого заболевшая была доставлена в Швейцарию на лечение, которое через шесть недель после заражения завершилось полным выздоровлением[10].
Bundibugyo ebolavirus[править | править код]
24 ноября 2007 года Министерство здравоохранения Уганды объявило о вспышке лихорадки Эбола в Бундибугио. После выделения вируса и его анализа в США Всемирная организация здравоохранения подтвердила наличие нового вида вируса Эбола — Bundibugyo ebolavirus (эболавирус Бундибуго[7], BDBV). 20 февраля 2008 года министерство здравоохранения Уганды официально объявило об окончании эпидемии в Бундибугио. В общей сложности было зафиксировано 149 случаев заражения этим новым видом Эбола, 37 из них с летальным исходом. Последняя вспышка заболевания была в 2012 года в ДРК, летальность составила 36 %[10].
Bombali ebolavirus[править | править код]
В 2018 году на севере Сьерра-Леоне в округе Бомбали был открыт новый вид вирусов рода Ebolavirus, который получил название Bombali ebolavirus[12]. Вирус был обнаружен в оральных и ректальных смывах двух видах насекомоядных летучих мышей — ангольском складчатогубе Mops condylurus и малом складчатогубе Chaerephon pumilus. Позднее вирус Бомбали был обнаружен в тканях внутренних органов ангольских складчатогубов Mops condylurus в Кении и в Гвинее[13][14]. Эти результаты позволяют предположить, что малый и ангольский складчатогубы являются резервуарными хозяевами вируса Бомбали. Оба этих вида летучих мышей широко распространены в Африке, следовательно, и Бомбали вирус, возможно, также имеет более широкое распространение.
Патогенность вируса Бомбали для человека остаётся не ясной. В экспериментальных условиях вирус способен инфицировать клетки человека in vitro[15], однако нет ни одного подтверждённого случая обнаружения вируса у человека. Косвенным подтверждением гипотезы о непатогенной природе вируса Бомбали является обнаружение его в летучих мышах, которые живут колониями в пределах населённых пунктов — на чердаках амбаров, жилых домов и административных зданий[16].
Вирус Эбола передаётся при прямом контакте с кровью, выделениями, другими жидкостями и органами инфицированного человека[17][18][19]. Воздушно-капельным путём передача вируса не происходит[20][21]. Инкубационный период составляет от 2 до 21 дней.
Для лихорадки Эбола характерны внезапное повышение температуры тела, выраженная общая слабость, мышечные и головные боли, а также боли в горле. Зачастую это сопровождается рвотой, диареей, сыпью, нарушением функций почек и печени, а в некоторых случаях как внутренними, так и внешними кровотечениями. В лабораторных тестах выявляются низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени[18].
В тяжёлых случаях заболевания требуется интенсивная заместительная терапия, так как пациенты часто страдают от обезвоживания и нуждаются во внутривенных вливаниях или пероральной регидратации с помощью растворов, содержащих электролиты.[источник не указан 1939 дней]
По состоянию на 2015 год нет вакцины против вируса Эбола, лицензированной для применения на людях. Первая вакцина против лихорадки Эбола — VSV-ZEBOV[en]. По состоянию на 2015 год вакцина проходит III фазу клинических испытаний[22][23].
Смертность[править | править код]
С момента открытия в 1976 году, эболавирусы, особенно вид Zaire ebolavirus, стали причиной нескольких широко освещённых серьёзных эпидемий. По данным центра контроля заболеваний США, к 20 октября 2015 года заболели 30939 человек, из которых умерли 12910 (42 %)[24].
- ↑ Таксономия вирусов (англ.) на сайте Международного комитета по таксономии вирусов (ICTV).
- ↑ Kuhn J. H., Becker S., Ebihara H., Geisbert T. W., Johnson K. M., Kawaoka Y., Lipkin W. I., Negredo A. I., Netesov S. V., Nichol S. T., Palacios G., Peters C. J., Tenorio A., Volchkov V. E., Jahrling P. B.,. Proposal for a revised taxonomy of the family Filoviridae: Classification, names of taxa and viruses, and virus abbreviations (англ.) // Archives of Virology : journal. — 2010. — Vol. 155, no. 12. — P. 2083—2103. — DOI:10.1007/s00705-010-0814-x. — PMID 21046175.
- ↑ Таксономия вирусов (англ.) на сайте Международного комитета по таксономии вирусов (ICTV). (Проверено 4 июля 2016).
- ↑ Сотрудники «Грамоты.ру» — о том, склоняется ли слово «ИКЕА» и когда кофе стал среднего рода (неопр.). Дата обращения 21 октября 2015.
- ↑ Эбола геморрагическая лихорадка // Большая медицинская энциклопедия / Б. В. Петровский. — Советская энциклопедия, 1986. — Т. 27 том. — С. 531.
Большой энциклопедический словарь медицинских терминов / Э. Г. Улумбеков. — ГЭОТАР-Медиа, 2013. — С. 335. — 2242 с. — ISBN 5970420107, 9785970420102.
Что такое лихорадка Эбола и почему её эпидемии опасаются во всём мире? (неопр.). Эхо Москвы. Дата обращения 18 августа 2014. Архивировано 7 сентября 2014 года. - ↑ Ефремова Т. Ф. Толковый словарь Ефремовой. — 2000.
Новейший медицинский энциклопедический словарь / Владимир Бородулин. — ЭКСМО, 2009. — С. 411. — ISBN 978-5-699-31648-9. - ↑ 1 2 3 4 5 6 Болезни обезьян, опасные для человека. Правила содержания и работы с обезьянами в карантине при поступлении животных из внешних источников, а также при экспериментальном инфицировании.
- ↑ 1 2 ICTV Master Species List 2013 v2 (неопр.). ICTV. Дата обращения 6 августа 2014. Архивировано 6 августа 2014 года.
- ↑ Tracey Goldstein, Simon J. Anthony, Aiah Gbakima, Brian H. Bird, James Bangura. The discovery of Bombali virus adds further support for bats as hosts of ebolaviruses (англ.) // Nature Microbiology. — 2018-10. — Vol. 3, iss. 10. — P. 1084–1089. — ISSN 2058-5276. — DOI:10.1038/s41564-018-0227-2.
- ↑ 1 2 3 4 5 6 Chronology of Ebola Hemorrhagic Fever Outbreaks (неопр.). Дата обращения 9 августа 2014. Архивировано 9 августа 2014 года.
- ↑ 1 2 Mary Elizabeth G. Miranda and Noel Lee J. Miranda. Reston ebolavirus in Humans and Animals in the Philippines: A Review // J Infect Dis. — 2011. — Т. 204, № 3. — С. 757—760. — DOI:10.1093/infdis/jir296.
- ↑ Tracey Goldstein, Simon J. Anthony, Aiah Gbakima, Brian H. Bird, James Bangura. The discovery of Bombali virus adds further support for bats as hosts of ebolaviruses (англ.) // Nature Microbiology. — 2018-10. — Vol. 3, iss. 10. — P. 1084–1089. — ISSN 2058-5276. — DOI:10.1038/s41564-018-0227-2.
- ↑ Kristian M. Forbes, Paul W. Webala, Anne J. Jääskeläinen, Samir Abdurahman, Joseph Ogola. Bombali Virus in Mops condylurus Bat, Kenya // Emerging Infectious Diseases. — 2019-5. — Т. 25, вып. 5. — ISSN 1080-6059 1080-6040, 1080-6059. — DOI:10.3201/eid2505.181666.
- ↑ Lyudmila S. Karan, Marat T. Makenov, Mikhail G. Korneev, Noumany Sacko, Sanaba Boumbaly. Bombali Virus in Mops condylurus Bats, Guinea // Emerging Infectious Diseases. — 2019-9. — Т. 25, вып. 9. — ISSN 1080-6059 1080-6040, 1080-6059. — DOI:10.3201/eid2509.190581.
- ↑ Tracey Goldstein, Simon J. Anthony, Aiah Gbakima, Brian H. Bird, James Bangura. The discovery of Bombali virus adds further support for bats as hosts of ebolaviruses (англ.) // Nature Microbiology. — 2018-10. — Vol. 3, iss. 10. — P. 1084–1089. — ISSN 2058-5276. — DOI:10.1038/s41564-018-0227-2.
- ↑ Lyudmila S. Karan, Marat T. Makenov, Mikhail G. Korneev, Noumany Sacko, Sanaba Boumbaly. Bombali Virus in Mops condylurus Bats, Guinea // Emerging Infectious Diseases. — 2019-9. — Т. 25, вып. 9. — ISSN 1080-6059 1080-6040, 1080-6059. — DOI:10.3201/eid2509.190581.
- ↑ Questions and Answers on Ebola // CDC, USA (англ.) «How is Ebola transmitted? — Ebola is transmitted through direct contact with the blood or bodily fluids of an infected symptomatic person or though exposure to objects (such as needles) that have been contaminated with infected secretions.»
- ↑ 1 2 Болезнь, вызванная вирусом Эбола. Информационный бюллетень N°103 (неопр.). Всемирная организация здравоохранения (апрель 2014). Дата обращения 5 августа 2014.
- ↑ Как уберечься от лихорадки Эбола — BBC Russian
- ↑ gazeta.uz, «ООН: Эбола не передаётся воздушно-капельным путём», 07.10.2014
- ↑ Сайт ВОЗ www.who.int, «Эбола не может передаваться воздушно-капельным путём», 03.10.2014
- ↑ Ebola vaccines, therapies, and diagnostics (неопр.).
- ↑ First Ebola vaccine to be tested in affected communities one year into outbreak (неопр.).
- ↑ Outbreaks Chronology: Ebola Virus Disease (неопр.). Centers for Disease Control and Prevention. Дата обращения 3 января 2015. Архивировано 22 октября 2015 года.
Описание[править | править код]
Эпидемиология[править | править код]
Жизненный цикл[править | править код]
Вирулентность[править | править код]
Учения по локализации и ликвидации очага болезни, вызванной вирусом Эбола.
Изменения условий жизни людей, экологии и климата планеты, сложная политическая обстановка и проведение военных действий в отдельных странах привели к тому, что в мире сложилась непростая ситуация по инфекционной заболеваемости. Географическое положение нашей страны, интенсивные миграционные потоки, расширение спектра туристических услуг, развитие международной торговли и бизнеса, проведение массовых спортивных и культурных мероприятий создают условия для осложнения эпидемической ситуации. Для реализации требований Международных медико-санитарных правил и обеспечения санитарно-эпидемиологического благополучия населения в целях предотвращения заноса, возникновения и распространения инфекционных и массовых неинфекционных заболеваний, их локализации и ликвидации осуществляется комплекс мероприятий по санитарной охране территории Республики Беларусь.
Для обеспечения постоянной готовности к реагированию на чрезвычайные ситуации в области общественного здравоохранения и по инициативе Министерства здравоохранения Республики Беларусь 18 мая в Дзержинском районе были проведены республиканские учения по локализации и ликвидации очага болезни, вызванной вирусом Эбола.
Непосредственными исполнителями мероприятий выступили специалисты ГУ «Республиканский центр гигиены, эпидемиологии и общественного здоровья», ГУ «Минский областной центр гигиены, эпидемиологии и общественного здоровья», ГУ «Дзержинский районный центр гигиены и эпидемиологии», УЗ «Дзержинская центральная районная больница», ООО «Сервисный центр «Веста», Дзержинского РОВД и Дзержинского РОЧС. В работе семинара также принимали участие специалисты областных центров гигиены, эпидемиологии и общественного здоровья, главные инфекционисты управлений здравоохранения облисполкомов, Главного управления и Комитета по здравоохранению Мингорисполкома, ГУО «Белорусская медицинская академия последипломного образования», РНПЦ эпидемиологии и микробиологии и др. Доцент кафедры эпидемиологии Т.С. Гузовская представляла УО «Белорусский государственный медицинский университет».
Практической части учений предшествовал семинар, который открыли Главный государственный санитарный врач Минской области В.В. Рызгунский и заместитель Главного врача Республиканского центра гигиены, эпидемиологии и общественного здоровья, кандидат медицинских наук И.Н. Глинская.

Заместитель председателя Дзержинского исполкома по социальным вопросам А.С. Чаган выразил благодарность за то, что для проведения такого масштабного мероприятия был выбран именно Дзержинский район. Здесь проходят активное перемещение людей по международной железной дороге и автотрассе Брест-Москва. Поэтому проведение подобных учений весьма актуально.
На первом этапе учения дежурным врачом оздоровительного центра «Веста» с учетом эпиданамнеза был выявлен больной с подозрением лихорадку Эбола. Согласно схеме оповещения передана информация главному врачу, который вместе с коллегами из Дзержинской центральной районной больницы и районного центра гигиены и эпидемиологии ввел в действие план оперативных мероприятий. Бригада скорой медицинской помощи в сопровождении сотрудников РОВД провела эвакуацию пациента и контактных лиц. Оперативно и четко была проведена дезинфекция сотрудниками районного центра гигиены и эпидемиологии. Следует отметить, что противоэпидемические мероприятия проводились с использованием современных противочумных костюмов.

На втором этапе учений молодой человек был доставлен в инфекционный стационар, который к этому времени уже был перепрофилирован в госпиталь. Медицинские работники центральной районной больницы грамотно и без лишней суеты провели комплекс санитарно-противоэпидемических мероприятий, предусмотренных действующими нормативными и правовыми актами.

На третьем этапе отрабатывалась система взаимодействия в ответ на чрезвычайную ситуацию специалистов санитарно-эпидемиологической службы районного, областного и республиканского уровня, а также органов власти. Для организации и проведения санитарно-противоэпидемических и лечебно-диагностических мероприятий в республике созданы специализированные формирования служб экстренной медицинской помощи и государственного санитарного надзора. В перечень сил и средств постоянной готовности органов и учреждений государственного санитарного надзора территориального, регионального и республиканского уровней включены 30 территориальных центров гигиены и эпидемиологии. В данных учреждениях развернуты головные лаборатории сети наблюдения и лабораторного контроля, санитарно-эпидемиологические отряды, специализированные противоэпидемические бригады республиканского подчинения. На базе всех органов и учреждений, осуществляющих государственный санитарный надзор, сформированы группы санитарноэпидемиологической разведки. Мониторинг за циркуляцией возбудителей инфекционных заболеваний, в т.ч. имеющих международное значение, проводится с использованием лабораторной базы органов и учреждений, осуществляющих государственный санитарный надзор, а также РНПЦ эпидемиологии и микробиологии, на базе которого функционирует 9 референс-центров (лабораторий).

В заключительной части обсуждались результаты проведенного учения. Также была дана высокая оценка работы специалистов всех уровней в выполнении мероприятий по санитарной охране территории своей части Государственной границы Союзного государства и ЕАЭС от заноса и распространения опасных заболеваний. Планируется проведение аналогичных учений во всех областях республики, что будет способствовать решению задач по обеспечению биологической безопасности в рамках создания единого эпидемиологического пространства стран ЕАЭС.
Доцент кафедры эпидемиологии Тамара Гузовская Фотографии Лариса Коршун и Тамара Гузовская
Поделитесь
Птичий грипп — Википедия
Птичий грипп (лат. Grippus avium), классическая чума птиц — острая инфекционная вирусная болезнь птиц, характеризующаяся поражением органов пищеварения, дыхания, высокой летальностью. Антигенная вариабельность вируса гриппа птиц и наличие высоковирулентных штаммов позволяют отнести его к особо опасным болезням, способным причинить большой экономический ущерб. Различные штаммы вируса гриппа птиц могут вызывать от 10 до 100 % гибели среди заболевших и поражать одновременно от одного до трёх видов птиц. Природным резервуаром вируса являются мигрирующие птицы, чаще всего дикие утки. В диких популяциях птиц, в отличие от домашних, высока устойчивость к вирусу гриппа. Впервые грипп птиц был выявлен в Италии более ста лет назад.
История
Впервые грипп птиц был описан итальянским ветеринаром Эдуардо Перрончито[it] в 1878 под названием куриный тиф. Перрончито сообщал о вспышке высококонтагиозного заболевания, поражающего кур на фермах в окрестностях Турина (Италия).
Некоторое время грипп птиц путали с болезнью Ньюкасла, но после установления этиологии последнюю стали называть псевдочумой или азиатской чумой птиц, а грипп птиц — классической или европейской чумой птиц.
Вспышки европейской чумы птиц регулярно происходили в начале XX века в странах Европы, Африки и Азии. В 1925 болезнь попала в Северную Америку. Во второй половине XX века только за рубежом зарегистрировано 18 крупных эпизоотий.
В 1901 была установлена вирусная природа возбудителя, но только в 1955 было доказано, что вирус, вызывающий «птичью чуму», является вирусом гриппа.
Современное название — грипп птиц — данное заболевание получило лишь в 1971. Применительно к наиболее опасным формам (например, вызванным штаммом H5N1) употребляется также термин высокопатогенный грипп птиц.
Этиология
Возбудитель гриппа птиц — РНК-содержащий вирус Influenza virus A, относящийся к семейству Orthomyxoviridae, по комплемент-связывающему антигену (РНП) родственен вирусу гриппа A человека и животных. Для вириона характерны полиморфность, преобладающая сферическая форма, размер 60—180 нм. Вирион имеет липопротеидную оболочку с радиально расположенными на ней шипиками, которая заключает в себе свёрнутое кольцо РНП. Геном вириона состоит из 6 или более типов РНК. Вирус обладает инфекционной, гемагглютинирующей и нейраминидазной активностью. Хорошо размножается в развивающихся 10—11-суточных эмбрионах кур. Вирусодержащая аллантоисная жидкость обладает способностью агглютинировать эритроциты многих видов животных. При культивировании вируса в культуре тканей многие штаммы обладают цитопатическим действием и гемадсорбирующими свойствами. Штаммы вируса гриппа птиц, выделенные от различных видов птиц, могут отличаться по вирулентности, спектру патогенности и структуре поверхностных антигенов (гемагглютинина и нейраминидазы). Вирус быстро инактивируется под действием 3%-ного раствора едкого натра и фенола, 0,1%-ного раствора формальдегида. Длительно сохраняется при низких температурах и высушивании.
У вируса гриппа типа A известно шестнадцать вариантов структуры гемагглютинина (HA1-16) и девять нейраминидазы (NA1-9). Именно комбинации этих двух гликопротеинов и определяют подтип вируса. Теоретически возможны 144 таких комбинации, 86 из которых реально обнаружены в природе. Для птиц наиболее патогенны варианты H5 и H7.
H5N1
Основная статья: H5N1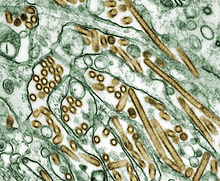
ВОЗ считает, что птичий грипп H5N1 может перерасти во всемирную пандемию, если вирус подвергнется рекомбинации генов с вирусом гриппа человека, то есть приобретёт новые свойства (способность передаваться от человека к человеку и др.). Перестройка может случиться, если природный хозяин H5N1, скажем свинья, послужит т. н. передаточным звеном или живой окружающей средой, в которой смогут перемешаться широко распространённый субтип гриппа типа А (например, h2N1, h2N2, или h4N2) и высоко патогенный субтип гриппа типа А H5N1. Этот процесс создал бы новый контагиозный субтип гриппа типа А, сохраняющий смертоносный характер вируса H5N1. Врождённой невосприимчивости против этого нового субтипа гриппа среди людей не было бы вообще.
H7N9
Случаи заражения гриппом H7N9 зафиксированы в Китае в апреле 2013 года, зафиксировано 453 случая болезни человека данным вирусом. За исключением одного случая в Пекине, все остальные случаи зарегистрированы в восточных районах.[1] От гриппа скончались 175 человек.[2]
Эпизоотология
Вирус гриппа птиц выделен от всех видов домашних птиц, а также от перепелов, фазанов, крачек и буревестника. Все штаммы вируса, независимо от поражаемых ими видов животных, в процессе репродукции в одной системе, способны к рекомбинации, в результате чего формируются новые антигенно изменённые подтипы вируса. В ряде случаев штаммы, выделенные в птицеводческих хозяйствах при массовой гибели кур, в лабораторных условиях оказывались невирулентными. Последнее свидетельствует о роли в заболевании гриппа птиц дополнительных стрессов: условий содержания, наличия секундарных инфекций, например микоплазмоза и т. д. Источник возбудителя инфекции — больные и переболевшие птицы, с экскретами и секретами которых выделяется большое количество активного вируса. Механизм заражения — воздушно-капельный. Факторы передачи вируса — инфицированная обменная тара (лотки для тушек и яиц), корма, товарная продукция (тушки птиц, яйца, перо), полученная в инкубационный период или от клинически больной птицы. Определённую роль в распространении болезни могут играть и дикие птицы (голуби, воробьи, галки и вороны), а также грызуны и кошки. Грипп птиц протекает в виде энзоотий и эпизоотий.
В 2014 году группа учёных под руководством Сунетры Гупты из Оксфордского университета, установила, что наиболее опасные штаммы чаще возникают у птиц, живущих недолго. Более того, контакты между видами с различной продолжительностью жизни способствуют «воскрешению» ранее подавленных вирулентных штаммов. Это связано с тем, что состав популяции вируса у них обновляется быстрее и не успевает выработаться и закрепиться иммунитет популяций к близкородственным штаммам гриппа, наличие которого препятствует развитию эпизоотии птичьего гриппа. Из-за новых подходов в разведении домашних уток их уже не держат в закрытых прудах, и дают контактировать с дикими утками. Из-за короткой продолжительности жизни домашних уток и отсутствия у них иммунитета к близкородственным штаммам, это стало одной из причин вспышек птичьего гриппа в последние десятилетия.[3]
Иммунитет
Переболевшая птица приобретает напряжённый иммунитет только против гомологичного подтипа вируса.
Симптомы и течение
Инкубационный период от 20—30 часов до 2 суток. Болезнь проявляется резким снижением яйценоскости, поедания корма, жаждой, угнетением. У больной птицы перья взъерошены, незадолго перед гибелью — цианоз гребня и серёжек. Куры стоят с опущенной головой и закрытыми глазами; слизистые оболочки у них гиперемированы; носовые отверстия заклеены экссудатом. Дыхание хриплое, учащённое, температура тела 43—44 °C. Наблюдают также диарею, помёт окрашен в коричнево-зелёный цвет, неврозы, судороги, манежные движения.
Патологоанатомические изменения
При вскрытии обнаруживают катаральные и катарально-геморрагические поражения слизистых оболочек пищеварительного тракта и дыхательных путей, подкожные отёки в области глотки, гортани, шеи, груди, ног, множественные точечные кровоизлияния в желудке, кишечнике, селезёнке, печени, почках и сердце.
Диагностика
Диагноз основан на выделении вируса из свежего патматериала (лёгкие, печень, головной мозг и др.), а также парны́х сывороток крови в различные периоды болезни, и идентификации его в серологических реакциях.
Заражение людей
 Человеческое заболевание от вируса типа A (H5N1), Таиланд, 2004
Человеческое заболевание от вируса типа A (H5N1), Таиланд, 2004Заражение человека впервые зарегистрировали в Гонконге в 1997 во время вспышки гриппа у домашней птицы. Заболело 18 человек, 6 умерли. Был выявлен штамм вируса — H5N1, установлено, что вирус передавался от птиц человеку. К августу 2005 года зарегистрировано 112 случаев заболевания человека птичьим гриппом во Вьетнаме, Таиланде, Камбодже, Индонезии, из них 64 смертельных исхода; не установлена передача вируса от человека к человеку. В попытке остановить распространение вируса уничтожали или вакцинировали миллионы домашних птиц.[4]
Пандемии гриппа, вызванные мутированными вирусами, против которых у людей нет иммунитета, возникают 2—3 раза в 100 лет. Пандемия гриппа 1918—1919 («испанка», штамм h2N1) унесла жизни 40—50 миллионов человек. Предполагают, что вирус «испанки» возник в результате рекомбинации генов вирусов гриппа птиц и человека. В 1957—1958 пандемия «азиатского гриппа», вызванная штаммом h3N2. В 1968—1969 пандемия «гонконгского гриппа» (h4N2).
По данным Всемирной организации здравоохранения, с февраля 2003 года по февраль 2008 года из 361 подтвержденного случая заражения людей вирусом птичьего гриппа 227 стали смертельными.
Последняя смерть человека от птичьего гриппа зафиксирована в 2014 году в Канаде.
Меры личной защиты
Рекомендации ВОЗ по личной защите от птичьего гриппа[5]:
- Не разрешайте детям играть с дикими птицами или с больной домашней птицей.
- Не трогайте руками и не используйте в пищу погибших или больных птиц.
- При обнаружении трупа мертвой птицы следует ограничить к нему доступ других людей и животных, по возможности его нужно сжечь (дополнительно необходимо обратиться в районную ветеринарную станцию по борьбе с болезнями животных или другое ветеринарное учреждение), при этом необходимо защитить рот и нос маской или респиратором, а руки перчатками. После окончания работы тщательно вымойте руки и лицо с мылом и смените одежду.
- Нельзя употреблять сырое или плохо приготовленное мясо или яйца птиц.
- Мясо или яйца птиц нужно хранить в холодильнике отдельно от других продуктов питания.
- При обнаружении больной птицы нужно срочно известить местного ветеринарного врача.
- Если после контакта с птицей у вас возникло какое-либо острое респираторное (гриппоподобное) заболевание, нужно срочно обратиться к врачу.
В новое время
Несмотря на предпринимаемые (особенно в Китае) усилия по вакцинации домашней птицы и тот факт, что власти во многих странах уничтожили десятки миллионов домашних птиц, вирус продолжает осваивать новую географическую территорию. H5N1 расширил своё протяжение по всей Юго-Восточной Азии, Китаю, проник в Индонезию, а теперь в Западную Европу и некоторые районы России. Помимо того, заболевания птичьим гриппом у диких и домашних птиц, были выявлены в Турции, Румынии и Скандинавии. Главным переносчиком (или вектором) инфекции в настоящее время считаются водоплавающие птицы (например, разные виды уток). Особая опасность состоит в том, что они совершают перелёты в тысячи километров, и в их числе носители вируса H5N1 и не заболевшие им. Десятки тысяч водоплавающих птиц ежегодно гнездятся в центральных (например, озеро Цинхай) и восточных районах Китая и из этих мест разлетаются по многим направлениям.
В январе 2009 года, как утверждает профессор вирологии Мухамед Ахмед Али, тесты подтвердили, что новая разработанная в Национальном исследовательском центре Египта прививка эффективна против вируса H5N1[6].
В августе 2018 года «Микроген» совместно с «Институт экспериментальной медицины» и ФГБУ «НИИ гриппа им. А.А. Смородинцева» при поддержке ВОЗ завершили разработку экспериментальной живой гриппозной вакцины (ЖГВ) против вируса гриппа А/17/Гонконг/2017/75108 (H7N9). Документы на проведения клинических испытаний новой вакцины были переданы в Минздрав. Старт исследований вакцины был назначен на конец 2018 года[7].
Перспектива
Исследования и развитие новой вакцины против пандемического вируса продолжаются в России, США, Китае, и других странах. Кроме того, исследуется возможность применения с целью лечения и профилактики вируса птичьего гриппа препаратов, традиционно применяемых при обычном сезонном гриппе. Так, в России в рамках исследования противовирусной активности в отношении гриппа птиц прошли испытания несколько препаратов. Было показано, что препарат стабильно подавляет репликацию вируса H5N1 в культуре клеток и снижает инфекционность вирусного потомства.[8] Но для того, чтобы уменьшить возможно катастрофические последствия пандемии, кроме накопления антивирусных медикаментов и вакцин, нужно предпринять дополнительные меры. Для уменьшения последствий пандемии потребуется добиться координации международных усилий по быстрому и эффективному обмену здравоохранительной информацией о вспышках заболевания. Потребуется высокий уровень международного сотрудничества по быстрому распространению эффективных антивирусных терапий и проведению здравоохранительных мероприятий по предотвращению распространения пандемии.
На многие из вопросов, отражающих характер новой пандемии, если она возникнет, у учёных нет ответа, только предположения. Нам не известно, ни в какой степени вирус будет передаваться от человека к человеку, ни как быстро будет географически распространяться, ни насколько смертелен он будет. Но исследователи предполагают, что будет трудно без больших усилий сдержать вспышку в точке (или в точках), откуда эпидемия начнёт распространяться. Если это не удастся, то в течение нескольких месяцев вирус может распространиться по всему миру.
Необходимость сдержать распространение новой пандемии будет требовать того, чтобы органы здравоохранения и местные власти быстро и стратегически распространили среди населения до нескольких миллионов доз антивирусных препаратов (например, «осельтамивир» или «занамивир»), тамифлю (впрочем, эффективность данных препаратов вызывает сомнения [9] ). Придётся провести много других здравоохранительных мероприятий, например, временно ограничить передвижение населения. Исследования,[10] моделирующие вспышку эпидемии и эффективность здравоохранительных мероприятий, продолжаются.
См. также
Литература
Источники
Ссылки
 Распространение птичьего гриппа среди людей и птиц Google Maps KMZ (файл меток KMZ для Google Earth)
Распространение птичьего гриппа среди людей и птиц Google Maps KMZ (файл меток KMZ для Google Earth)
ИКБ — это… Что такое ИКБ?
ИКБиксодовый клещевой беррелиоз
мед.
Источник: http://innovation.t-park.ru/Offer_details.asp?id=50&f_id=40781
ИКБинфекционная клиническая больница
ИКБИнициатива по контейнерной безопасности США
англ.: CSI, US Container Security Initiative
англ., США
Источник: http://usinfo.state.gov/russki/topics/terror/2004-08-26t-containers.htm
ИКБинвестиционный коммерческий банк
фин.
ИКБИнтеркоопбанк
с 1994
АКБ, ОАО
http://www.ikb.ru/
Москва, организация, фин.
ИКБИжкомбанк
ОАО, АКБ
http://www.izhcombank.ru/
г. Ижевск, организация, Удмуртия, фин.
Источник: http://www.reputation-mag.ru/archive/a667
ИКБинтегрированный комплекс безопасности
Источник: http://www.it-daily.ru/?ID=172944&4Print=1
ИКБИнститут компьютерной безопасности
англ.: CSI, Computer security institute
англ., комп., образование и наука, США
Источник: http://www.pcweek.ru/?ID=304983
Словарь сокращений и аббревиатур. Академик. 2015.
Краткие характеристики опасности — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 апреля 2013; проверки требуют 8 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 апреля 2013; проверки требуют 8 правок.Краткие характеристики опасности (H-фразы, характеристики опасности, предупреждения об опасности, англ. Hazard statements) — унифицированные предупреждения о характере или степени опасности, установленные в рамках согласованной на глобальном уровне системы классификации и маркировки химических веществ (СГС)[1]. Предупреждения используются как набор стандартных фраз для краткого описания общих факторов опасности, возникающих при работе с химическими веществами. В 2011 году список предупреждений был переопубликован в четвёртом пересмотренном издании СГС[2].
Кратким характеристикам опасности присваивается код, имеющий вид Hxyy, где буква H является общей краткую характеристику опасности, цифра x обозначает тип опасности (2 — физическая опасность, 3 — опасность для здоровья человека, 4 — опасность для окружающей среды), а при помощи двух цифр yy последовательно нумеруются конкретные опасности, возникающие в связи с присущими химическому веществу свойствами[1].
Опасность для физического состояния[править | править код]
| Код фразы | Расшифровка фразы |
|---|---|
| h300 | Неустойчивое взрывчатое вещество |
| h301 | Взрывчатое вещество; опасность взрыва массой |
| h302 | Взрывчатое вещество; значительная опасность разбрасывания |
| h303 | Взрывчатое вещество; опасность пожара, взрыва или разбрасывания |
| h304 | Опасность пожара или разбрасывания |
| h305 | Возможность взрыва массой под действием огня |
| h306 | Пожар, опасность разбрасывания и взрыва; повышенный риск взрыва при уменьшении десенсибилизирующего агента |
| h307 | Опасность пожара или разбрасывания; повышенный риск взрыва при уменьшении десенсибилизирующего агента |
| h308 | Опасность пожара; повышенный риск взрыва при уменьшении десенсибилизирующего агента |
| h320 | Легковоспламеняющийся газ |
| h321 | Воспламеняющийся газ |
| h322 | Легковоспламеняющиеся аэрозоли |
| h323 | Воспламеняющиеся аэрозоли |
| h324 | Чрезвычайно легковоспламеняющаяся жидкость и пар |
| h325 | Легковоспламеняющаяся жидкость и пар |
| h326 | Воспламеняющаяся жидкость и пар |
| h327 | Горючая жидкость |
| h328 | Воспламеняющееся твёрдое вещество |
| h329 | Баллон под давлением: при нагревании может произойти взрыв |
| h330 | При вступлении в реакцию может произойти взрыв даже в отсутствие воздуха |
| h331 | При вступлении в реакцию может произойти взрыв даже в отсутствие воздуха при повышенном давлении и/или температуре |
| h332 | Может самовозгораться при контакте с воздухом |
| h340 | При нагревании может произойти взрыв |
| h341 | При нагревании может произойти взрыв или пожар |
| h342 | При нагревании может возникнуть пожар |
| h350 | Самопроизвольное возгорание на открытом воздухе |
| h351 | Самонагревающиеся вещества; вероятность возгорания |
| h352 | Самонагревающиеся вещества в больших количествах; вероятность возгорания |
| h360 | При контакте с водой выделяют воспламеняющиеся газы, которые могут самопроизвольно воспламениться |
| h361 | При контакте с водой выделяют воспламеняющийся газ |
| h370 | Может вызывать или усиливать горение; окислитель |
| h371 | Может вызвать горение и взрыв; сильный окислитель |
| h372 | Может усилить горение; окислитель |
| h380 | Содержит газ под давлением; при нагревании может произойти взрыв |
| h381 | Содержит охлаждённый газ; может вызывать криогенные ожоги или увечья |
| h390 | Может вызвать коррозию металлов |
Опасность для здоровья человека[править | править код]
| Код фразы | Расшифровка фразы |
|---|---|
| h400 | Смертельно при проглатывании |
| h401 | Токсично при проглатывании |
| h402 | Вредно при проглатывании |
| h403 | Может нанести вред при проглатывании |
| h404 | Может быть смертельно при проглатывании и вдыхании |
| h405 | Может нанести вред при проглатывании и вдыхании |
| h410 | Смертельно при контакте с кожей |
| h411 | Токсично при контакте с кожей |
| h412 | Наносит вред при контакте с кожей |
| h413 | Может нанести вред при контакте с кожей |
| h414 | Вызывает серьёзные ожоги кожи и повреждения глаз |
| h415 | Вызывает раздражение кожи |
| h416 | Вызывает лёгкое раздражение кожи |
| h417 | Может вызывать аллергическую кожную реакцию |
| h418 | Вызывает серьёзные повреждения глаз |
| h419 | Вызывает серьёзное раздражение глаз |
| h420 | Вызывает раздражение глаз |
| h430 | Смертельно при вдыхании |
| h431 | Токсично при вдыхании |
| h432 | Наносит вред при вдыхании |
| h433 | Может нанести вред при вдыхании |
| h434 | При вдыхании может вызывать аллергические или астматические симптомы или затруднение дыхания |
| h435 | Может вызывать раздражение дыхательных путей |
| h436 | Может вызывать сонливость или головокружение |
| h440 | Может вызывать генетические дефекты (*) |
| h441 | Предположительно вызывает генетические дефекты (*) |
| h450 | Может вызывать рак (*) |
| h451 | Предположительно вызывает рак (**) |
| h460 | Может нанести ущерб плодовитости или плоду (***) (**) |
| h461 | Предположительно может нанести ущерб плодовитости или плоду (***) (**) |
| h462 | Может нанести вред грудным детям |
| h470 | Наносит вред органам (****) (**) |
| h471 | Может нанести вред органам (****) (**) |
| h472 | Наносит вред органам (****) в результате длительного или многократного воздействия (**) |
| h473 | Может наносить вред органам (****) в результате длительного или многократного воздействия (**) |
| * | указать путь воздействия, если явно доказано, что никакие другие пути воздействия не вызывают такой опасности |
| ** | изложить путь воздействия, если явно доказано, что никакие другие пути воздействия не вызывают такой опасности |
| *** | изложить конкретное воздействие, если оно известно |
| **** | или перечислить все затрагиваемые органы, если таковые известны |
Опасность для окружающей среды[править | править код]
| Код фразы | Расшифровка фразы |
|---|---|
| h500 | Весьма токсично для водных организмов |
| h501 | Токсично для водных организмов |
| h502 | Вредно для водных организмов |
| h510 | Весьма токсично для водных организмов с долгосрочными последствиями |
| h511 | Токсично для водных организмов с долгосрочными последствиями |
| h512 | Вредно для водных организмов с долгосрочными последствиями |
| h513 | Может вызывать долгосрочные вредные последствия для водных организмов |
| h520 | Наносит ущерб здоровью человека и окружающей среде путём разрушения озонового слоя в верхних слоях атмосферы |
Сочетания H-фраз[править | править код]
| Код фразы | Расшифровка фразы |
|---|---|
| h400 + h410 | Смертельно при проглатывании или при контакте с кожей |
| h400 + h430 | Смертельно при проглатывании или при вдыхании |
| h410 + h430 | Смертельно при контакте с кожей или при вдыхании |
| h400 + h410 + h430 | Смертельно при проглатывании, при контакте с кожей или при вдыхании |
| h401 + h411 | Токсично при проглатывании или при контакте с кожей |
| h401 + h431 | Токсично при проглатывании или при вдыхании |
| h411 + h431 | Токсично при контакте с кожей или при вдыхании |
| h401 + h411 + h431 | Токсично при проглатывании, при контакте с кожей или при вдыхании |
| h402 + h412 | Опасно при проглатывании или при контакте с кожей |
| h402 + h432 | Опасно при проглатывании или при вдыхании |
| h412 + h432 | Опасно при контакте с кожей или при вдыхании |
| h402 + h412 + h432 | Опасно при проглатывании, при контакте с кожей или при вдыхании |
| h403 + h413 | Может быть опасным при проглатывании или при контакте с кожей |
| h403 + h433 | Может быть опасным при проглатывании или при вдыхании |
| h413 + h433 | Может быть опасным при контакте с кожей или при вдыхании |
| h403 + h413 + h433 | Может быть опасным при проглатывании, при контакте с кожей или при вдыхании |
| h415 + h420 | Вызывает раздражение кожи и глаз |
Другие опасности H-фраз по спецификации ЕС (EUH)[править | править код]
| Код фразы | Расшифровка фразы |
|---|---|
| EUH 001 | В сухом состоянии он взрывоопасен. |
| EUH 006 | Опасность взрыва при контакте с воздухом или без него. |
| EUH 014 | Реагирует бурно с водой. |
| EUH 018 | Во время использования могут образовываться воспламеняющиеся / взрывоопасные пары / воздушные смеси. |
| EUH 019 | Может образовывать взрывоопасные пероксиды. |
| EUH 044 | Опасность взрыва при нагревании в замкнутом пространстве. |
| EUH 029 | При контакте с водой образуется токсичный газ. |
| EUH 031 | Контакт с кислотами высвобождает токсичный газ. |
| EUH 032 | Контакт с кислотами высвобождает очень токсичный газ. |
| EUH 066 | Повторное воздействие может вызвать сухость или растрескивание кожи. |
| EUH 070 | Токсично при попадании в глаза. |
| EUH 071 | Раздражает дыхательные пути. |
| EUH 059 | Опасно для озонового слоя. |
| EUH 201 | Содержит свинец. Запрещается использовать на поверхностях, которые дети могут взять в рот. |
| EUH 201A | Внимание! Содержит свинец. |
| EUH 202 | Цианакрилат. Опасность! В течение нескольких секунд он будет цепляться за кожу и глаза. Хранить в недоступном для детей месте. |
| EUH 203 | содержит хром (VI). Может вызвать аллергическую реакцию. |
| EUH 204 | Содержит изоцианаты. Может вызвать аллергическую реакцию. |
| EUH 205 | Содержит эпоксидные составляющие. Может вызвать аллергическую реакцию. |
| EUH 206 | Предупреждение! Не используйте вместе с другими продуктами. Может выделять опасные газы (хлор). |
| EUH 207 | Внимание! Содержит кадмий! Во время использования образуются опасные пары. См. Информацию, предоставленную производителем. Соблюдайте правила техники безопасности. |
| EUH 208 | Содержит (название сенсибилизирующего вещества). Может вызывать аллергические реакции. |
| EUH 209 | Может стать очень легковоспламеняющимся при использовании. |
| EUH 209A | Может стать легковоспламеняющимся при использовании. |
| EUH 210 | Паспорт безопасности предоставляется по запросу. |
| EUH 401 | Во избежание опасности для здоровья человека и окружающей среды необходимо соблюдать инструкции по эксплуатации. |
Кабель АПвВ — технические характеристики, описание, расшифровка
Расшифровка кабеля АПвВ:
А — Алюминиевая токопроводящая жилаПв — Изоляция жил из сшитого полиэтилена
Б — Броня из двух стальных лент
В — Оболочка из поливинилхлоридного пластиката
Элементы конструкции кабеля АПвВ:
1. Токопроводящая жила- круглая многопроволочная уплотненная из меди или алюминия, соответствующая классу 2 по ГОСТ 22483-77,2. Экран по жиле- наложен экструзией из электропроводящей пероксидосшиваемой полиэтиленовой композиции .
3. Изоляция — из пероксидносшиваемого полиэтилена,
4. Экран по изоляции — наложен экструзией из электропроводящей пероксидносшиваемой полиэтиленовой композиции,
5. Комбинированный экран:
5.1. Слой, наложенный обмоткой, из ленты электропроводящей бумаги или электропроводящей полимерной ленты толщиной не менее 0,2 мм,
5.2 повив из медных проволок номинальным диаметром 0,7-2,0 мм, поверх которых спирально наложена медная лента не менее 0,1 мм. Минимальная ширина ленты 8 мм.
Одножильные кабели
6. Разделительный слой — из ленты крепированной или кабельной бумаги, толщиной не менее 0,2 мм
7. Оболочка — из поливинилхлоридного пластиката,
Трехжильные кабели
6. Скрутка- экранированные медными проволоками круглые токопроводящие жилы скручены в сердечник вокруг жгута из невулканизированной резины или поливинилхлоридного пластиката
7. Межфазное заполнение — из мелонаполненной невулканизированной резиновой смеси или высоконаполнен ного поливинилхлоридного пластиката
8. Оболочка- из поливинилхлорид ного пластиката.
Применение кабеля АПвВ:
Кабели силовые с изоляцией из сшитого полиэтилена, предназначенные для передачи и распределения электрической энергии в стационарных установках, на переменное напряжение 10, 20,35 кВ частотой 50 Гц для сетей с изолированной или заземленной нейтралью.Для одиночной прокладки в кабельных сооружениях и производственных помещениях. Кабели могут быть проложены в сухихи грунтах (песок, песчано-глинистая и нормальная почвва с влажностьюне менее 14 %).
Класс пожарной опасности по клас- сификации НП Б 248-97 01.7.2.3.
Расчетный наружный диаметр трехжильного кабеля равен 2,15D, где D – диаметр одножильного кабеля по таблице. Расчетная масса трехжильного кабеля равна 3,01М, где М – масса одножильного кабеля по таблице.Расчетный наружный диаметр и расчетная масса кабелей приведены в качестве справочного материала для кабелей с сечением экрана, указанным в таблице в скобках. Для сетей с изолированной нейтралью сечение экрана выбирается по термической устойчивости и может отличаться от указанных в таблице.Допустимые токи односекудного короткого замыкания в медных экранах указаны в таблице в «Указаниях по прокладке и эксплуатации»Возможно изготовление кабелей с увеличенным сечением медного экрана, значение которого оговаривается при заказе.
Технические характеристики кабеля АПвВ:
-Вид климатического исполнения УХЛ, категории размещения 1 и 2 по ГОСТ 15150-69-Диапазон температур при эксплуатации от — 500 С до + 500 С,
-Относительная влажность воздуха при температуре до + 350С до 98%
-Прокладка и монтаж кабелей без предварительного подогрева производится при температуре не ниже — 150С (для кабелей с ПВХ оболочкой)
-Минимальный радиус изгиба при прокладке 15 наружных диаметров (7,5 наружных диаметров с использованием специальных шаблонов), для трехжильных- 10 наружных диаметров
-Номинальная частота 50 Гц
-Длительно допустимая температура нагрева жилы кабеля + 900С
-Предельно допустимая температура жилы кабеля при коротком замыкании + 2500С
-Предельно допустимая температура медного экрана кабеля при коротком замыкании + 3500С
-Предельная температура нагрева жилы при коротком замыкании по условиям невозгораемости кабеля + 4000C
-Допустимый нагрев жилы кабеля в режиме перегрузки – не более + 1300С
-Продолжительность работы кабеля в режиме перегрузки не более 8 ч в сутки и не более 1000 ч за срок службы
-Срок службы кабеля кабеля АПвВ не менее 30 лет
-Гарантийный срок эксплуатации кабеля АПвВ 5 лет
-Строительная длина кабелей оговаривается при заказе.



